
新闻中心
CSTB文章速览 | 中国南方汉族高危HPV阳性女性HLA II类等位基因及其与HPV感染流行的相关性

作为全球妇女中第四大常见癌症,宫颈癌每年导致26.6万人死亡。大约80%的宫颈癌病例发生在发展中国家,它已成为15-44岁妇女癌症死亡的第二大原因。感染特定的人乳头瘤病毒(HPV)亚型被认为是宫颈癌及其前病变发生的主要危险因素。
目前临床上有40多种HPV病毒与女性的生殖道感染有关,不同类型的HPV感染可导致的临床病变存在差异。HPV根据致癌潜力可分为高危型和低危型,前者与癌及癌前病变相关,包括HPV16、HPV18、HPV31、HPV33等,持续感染容易发生子宫颈癌;后者主要和轻度的鳞状上皮损伤和泌尿生殖系统疣相关,如HPV6、HPV11、HPV40、HPV42等,感染后会发生尖锐湿疣。
< 图片来源于有来医生 >
先前的研究表明,宿主的遗传变异对HPV感染的结果有重大影响,特别是在控制免疫应答的遗传因素方面。人类白细胞抗原(HLA)等位基因参与免疫系统细胞呈递外来抗原。特别是,HLA-Ⅱ类DRB1和DQB1基因在修饰T细胞介导的免疫应答对病毒和其他病原体的效率方面发挥了关键作用。某些HLA等位基因可能与抗HPV感染的有效免疫应答相关。然而,关于HLA与宫颈癌相关的报道一直存在争议,其中一个原因是HLA等位基因在不同种族人群中的分布存在差异。
在本研究中,作者调查了广东省茂名市16,168名已婚汉族南方妇女的HPV感染率,结果发现:在纳入研究的16,168名妇女中,1154名(7.14%)经检测为高危HPV阳性,其中两个年龄组的感染呈阳性,而年龄在25岁以下及54岁以上的妇女的感染呈高于其他三个年龄组的趋势,但差异不显著(如表1所示);在高危HPV感染的女性中,DRB1*04:03 (3.12% vs. 1.67%,OR 1.894)、DQB1*06:02 (3.74% vs. 1.82%,OR 2.094)和DQB1*06:09 (2.02% vs. 0.91%, OR 2.249)的频率均高于对照组。相比之下,高危HPV感染女性中DQB1*04:02 (0.31% vs. 1.29%,OR 0.239)的发生率明显低于对照组(如表2所示)。
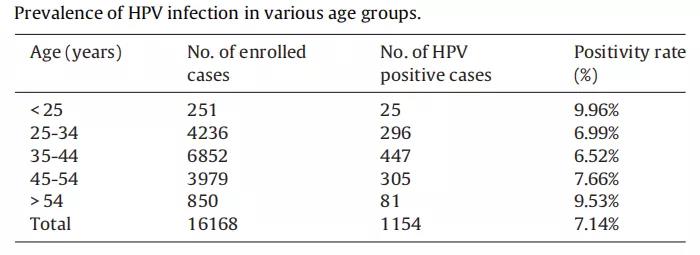
表1 不同年龄组的人乳头瘤病毒感染流行情况
表2 HPV阳性和阴性女性的HLA等位基因频率
本研究结果有力地支持了先前在其他人群中发现的DRB1*04:03和DQB1*06:02可能是HPV感染和随后宫颈癌发展的危险因素。此外,与欧洲人群不同的是,携带DQB1*0402可以保护茂名市妇女免受HPV感染。

