
新闻中心
MRD联合NK细胞嵌合率预测异基因造血干细胞移植患者移植结果
众所周知,异基因造血干细胞移植(allo-HSCT)是治疗各类恶性血液疾病的重要甚至唯一手段。但是移植后复发仍然是影响患者生存的重要临床问题。虽然可检测的微小残留病(MRD)常用于allo-HSCT后预测复发,但并不是所有的患者都存在疾病特异性的MRD标志物,这就对疾病复发的监测带来了挑战,因此,通过与不同的检测项目(特定谱系嵌合检测)相结合去分析时,或许对移植后复发的预测带来重要的帮助。
近期,国内开展了一项多中心回顾性研究(通讯作者为上海交通大学医学院附属瑞金医院胡晓霞教授和翁香琴教授、华中科技大学同济医学院附属同济医院曹阳教授及浙江大学医学院附属第一医院赵妍敏教授),并在《American Journal of Hematology》杂志上发表了题为“MRD and NK-Cell Chimerism Predict Transplant Outcomes in Allogeneic Hematopoietic Stem Cell Transplantation Recipients”的研究成果。该篇文章探索了MRD监测与谱系特异性供者嵌合状态对于allo-HSCT的预测价值,对于那些缺乏可靠MRD标志物或在疾病进展期间存在谱系转变风险的患者,通过常规评估NK细胞嵌合状态可加强移植后的监测,并改善患者预后。

研究方法及MRD评估
该研究利用上海瑞金医院、武汉同济医院和浙江大学医学院附属第一医院的移植数据库,筛选了2017年6月至2022年8月期间接受allo-HSCT的急性白血病或骨髓增生异常肿瘤(MDS)患者共359例。采用多参数流式细胞术(MFC)对异基因造血干细胞移植(allo-HSCT)后1、2、3、6、9、12个月及此后每3个月的骨髓(BM)样本进行MRD评估,并以0.01%为阈值定义MRD阳性。采用多重PCR同步评估供受体嵌合状态,混合嵌合(MC)定义为供体嵌合率<95%,完全嵌合(CC)定义为≥95%。
研究结果分析
1.复发结果
共有64名患者(17.8%)在异基因造血干细胞移植(allo-HSCT)后24个月内经历了一次或多次MRD复发事件。首次MRD复发的中位时间为6个月(范围:1-21个月)。移植后MRD阳性事件与移植时未缓解(NR)状态及移植前MRD阳性呈显著正相关(p值分别为0.004和<0.001),而与慢性移植物抗宿主病(cGvHD)呈负相关(p=0.035)。此外,根据2022版欧洲白血病网络(ELN)标准划分的不良风险分级与移植后MRD复发显著相关(p=0.004),急性髓系白血病(AML)患者存在高危细胞遗传学特征同样显示显著相关性(p=0.011)。
2.MRD对移植结果的影响allo-HSCT后,pMRD(阳性微小残留病)患者的2年OS显著低于nMRD(阴性微小残留病)患者(46.88% vs. 90.77% ;p<0.001)。无复发生存率(RFS)也呈现类似趋势,pMRD组的2年无复发生存率为15.56%,而nMRD组高达95.11%(p<0.001)。此外,pMRD患者的2年复发率(84.44%)也显著高于nMRD患者(4.71%)(p<0.001)。
3.骨髓有核细胞(BMNC)嵌合率与OS、RFS及复发与BMNC-CC组患者相比,BMNC-MC组患者的2年OS显著降低(46.47%vs.88.34%;p<0.001)。同样,BMNC-MC组患者的2年RFS较低(75.86%vs.90.81%;p<0.001),而其2年复发率明显更高(86.21%vs.8.96%;p<0.001)。
4.谱系特异性供体-受体嵌合率对移植结果的影响与NK-CC组相比,NK-MC组患者的2年OS和RFS显著降低(OS:53.33% vs. 89.51%;p<0.001;RFS:27.27% vs. 91.26%;p<0.001)。NK-MC组患者的2年复发率也显著高于NK-CC组(72.73% vs. 8.58%;p<0.001)。在B-MC与B-CC组、T-MC与T-CC组的比较中也观察到类似趋势。多变量Cox分析显示,跨多谱系的MC状态仍是总体生存率降低和死亡风险增加的强预测因子。
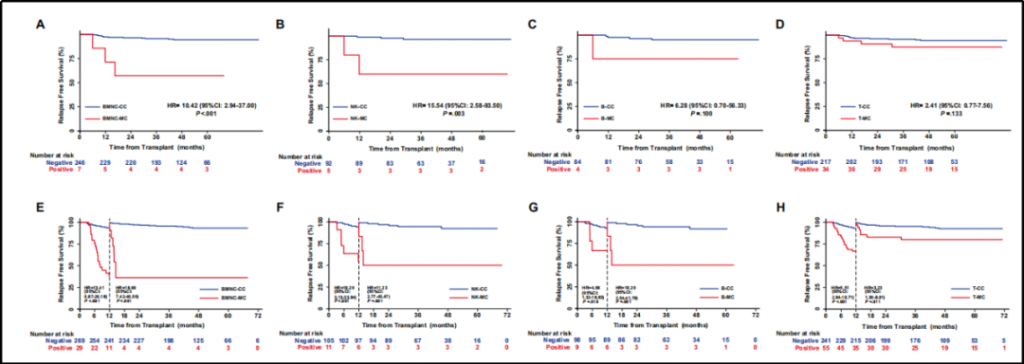
5.多变量Cox分析结果NK-MC组(风险比(HR)为3.20;p=0.046),T-MC组(HR为2.35;p=0.01)和BMNC-MC组(HR为2.32;p=0.020)的患者RFS显著降低。在allo-HSCT后持续nMRD状态的患者中,BMNC-MC(HR为10.42;p=0.001)和NK-MC(HR为15.54;p=0.003)对RFS的预测价值更加显著。此外,谱系特异性MC患者的无事件生存期(EFS)显著降低。在造血干细胞移植后持续保持nMRD状态的患者中,仅NK-MC(HR达4.98;p=0.037)仍对EFS具有显著预后价值。图A-D:持续nMRD的患者的RFS,基于BMNC(A)、NK细胞(B)、B细胞(C)和T细胞(D)中的MC与CC分层;
图E-H:Landmark分析中,持续nMRD的患者的RFS,基于BMNC(E)、NK细胞(F)、B细胞(G)和T细胞(H)中的MC与CC分层。
总结
综上所述,该研究结果表明:供受体MC状态——特别是涉及NK细胞的情况——与较差的移植预后显著相关。NK-MC是移植后持续nMRD患者复发风险的强效预后标志物。这些发现支持将谱系特异性嵌合状态分析与可检测的MRD监测相结合,以优化复发预测模型,尤其适用于缺乏可靠MRD标志物或存在疾病进展过程中谱系转换风险的患者群体。常规开展NK细胞嵌合状态评估有望强化移植后监测体系,从而改善临床预后。
参考文献:Chen X, Huang H, Chen W, Zhao Y, Jiang C, Wang L, Pan Z, Huang J, Zhang Z, Lu H, Sheng Y, Weng X, Zhao Y, Cao Y, Hu X. MRD and NK-Cell Chimerism Predict Transplant Outcomes in Allogeneic Hematopoietic Stem Cell Transplantation Recipients. Am J Hematol. 2025 Jun 19. doi: 10.1002/ajh.27750. Epub ahead of print. PMID: 40536068.

